Sedef Hastalığında Yeni Bir İmmün Yol: Keratinositlerdeki MHC-II NK Hücrelerini Cilde Çekiyor
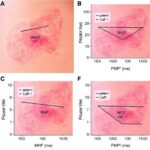
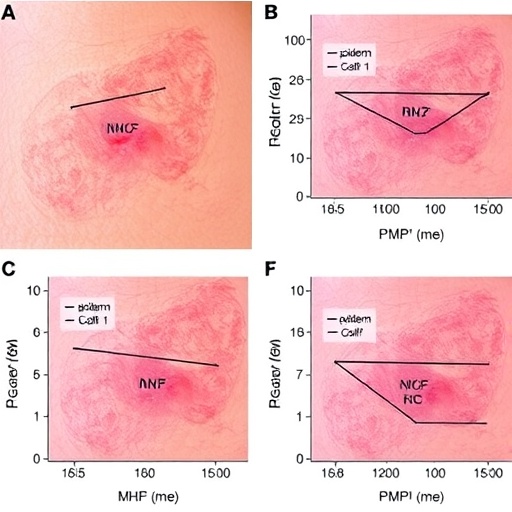
Psoriazis olarak da bilinen sedef hastalığının bağışıklık mekanizmalarına ilişkin tablo, yeni bir çalışmayla daha da karmaşık ama aynı zamanda daha anlaşılır hale geldi. Araştırmacılar, normalde epidermal keratinositlerde beklenmeyen bir özellik olan MHC sınıf II moleküllerinin, NK hücrelerini deriye yönlendiren kritik bir sinyal işlevi gördüğünü ortaya koydu. Bu etkileşimin sonucunda keratinositlerde inflamasyonla ilişkili bir hücre ölümü biçimi olan piroptoz tetikleniyor ve hastalığın ilerlemesine katkı sağlıyor.
Bulgular, sedef hastalığının uzun süredir baskın kabul edilen açıklamalarına yeni bir katman ekliyor. Hastalık genellikle aşırı bağışıklık aktivasyonu, keratinosit çoğalması ve T hücre aracılı yanıtlarla ilişkilendiriliyordu. Ancak bu çalışma, doğuştan bağışıklık sisteminin önemli aktörlerinden NK hücrelerine ve bu hücrelerin epidermisteki davranışını belirleyen MHC-II eksenine dikkat çekiyor. Böylece psoriazisin yalnızca adaptif bağışıklık üzerinden değil, innate immünite ile epitel hücreleri arasındaki doğrudan iletişim üzerinden de şekillendiği anlaşılıyor.
Çalışmanın en dikkat çekici noktalarından biri, keratinositlerin inflamasyon sırasında olağan dışı biçimde MHC-II üretmeye başlaması. Sağlıklı dokuda bu moleküller esas olarak profesyonel antijen sunan hücrelerle ilişkilidir. Keratinositlerdeki anormal MHC-II artışı ise bu hücrelere adeta beklenmedik bir antijen sunucu kimliği kazandırıyor. Araştırmaya göre bu değişim, dolaşımdaki NK hücrelerinin epidermise çekilmesini kolaylaştıran bir sinyal ortamı oluşturuyor.
NK hücreleri, virüsle enfekte hücrelere ve tümörleşmiş hücrelere karşı hızlı yanıt verebilen doğuştan bağışıklık efektörleri olarak biliniyor. Ancak yeni veriler, bu hücrelerin psoriazis bağlamında da aktif rol aldığını gösteriyor. Epidermiste biriken NK hücreleri, keratinositler üzerinde hasar oluşturan ve inflamasyonu güçlendiren bir süreci başlatıyor. Bu süreç piroptoz olarak adlandırılıyor; hücrelerin kontrollü ama son derece iltihaplı biçimde ölmesiyle karakterize edilen bu mekanizma, dokuda daha fazla inflamatuvar sinyalin açığa çıkmasına yol açabiliyor.
Piroptozun sedef hastalığındaki önemi, kronik iltihap döngüsünün nasıl sürdürüldüğünü anlamak açısından kritik görünüyor. Keratinosit ölümü yalnızca epidermal bariyeri zayıflatmakla kalmıyor; aynı zamanda lokal bağışıklık hücrelerini aktive eden moleküllerin salınmasına da zemin hazırlayabiliyor. Bu, hastalıkta görülen kızarıklık, pullanma ve kalınlaşma gibi belirtileri besleyen bir geri besleme döngüsü yaratabilir. Araştırmanın ortaya koyduğu NK hücresi–MHC-II–keratinosit ekseni, bu döngünün önemli bir parçasını açıklıyor.
Sedef hastalığı dünya genelinde milyonlarca kişiyi etkileyen, dalgalı seyir gösteren kronik bir deri hastalığı. Enfeksiyonlar, stres, bazı ilaçlar ve genetik yatkınlık gibi etkenler alevlenmeleri tetikleyebiliyor. Buna rağmen, bireyden bireye değişen bağışıklık ağlarının tam olarak nasıl bir araya geldiği hâlâ araştırılıyor. Yeni çalışma, epidermisin pasif bir hedef doku olmadığını; aksine bağışıklık yanıtını yönlendiren etkin bir katılımcı olabileceğini gösteren önemli kanıtlardan birini sunuyor.
Bilimsel açıdan bakıldığında bu bulgu, deri biyolojisine dair yerleşik sınıflandırmaları da zorluyor. Keratinositlerin MHC-II ekspresyonu, klasik immünoloji açısından olağan dışı bir durum. Ancak inflamatuvar mikroçevre içinde bu hücreler, çevresel sinyallere cevap vererek bağışıklık hücrelerinin davranışını etkileyebiliyor. Araştırmacıların işaret ettiği bu yeniden programlanma, sedef hastalığında doku-immün etkileşiminin ne kadar dinamik olduğunu gösteriyor.
Çalışmanın bir diğer değeri de T hücre merkezli açıklamaların ötesine geçmesi. Psoriazis araştırmalarında T hücreleri uzun süre ana hedef olarak değerlendirildi ve birçok tedavi yaklaşımı da bu eksen üzerinden geliştirildi. Yeni veriler bu çerçeveyi tamamen dışlamıyor; ancak bağışıklık ağının daha geniş olduğunu, NK hücrelerinin de patolojiye aktif biçimde katılabileceğini ortaya koyuyor. Bu, ileride daha ayrıntılı alt tip analizleri ve hedefe yönelik müdahaleler için yeni hipotezler doğurabilir.
Elbette bulgular, klinik uygulamaya doğrudan çevrilmiş hazır bir tedavi anlamına gelmiyor. Bu tür çalışmalar genellikle hastalığın moleküler mimarisini aydınlatan erken ama güçlü adımlar niteliği taşır. Yine de MHC-II’nin keratinositlerdeki rolü ve NK hücrelerinin buna verdiği yanıt, gelecekte sedef hastalığında daha seçici immün modülasyon stratejilerinin geliştirilmesine katkı sağlayabilir. Özellikle inflamasyonu sürdüren hücresel iletişimin hangi noktalarda kesilebileceği artık daha net tartışılabilecek.
Sonuç olarak araştırma, sedef hastalığında epidermisin bağışıklıkla ilişkisini yeniden tanımlayan önemli bir mekanizmaya işaret ediyor. Keratinositlerde MHC-II artışı, NK hücrelerinin deriye çekilmesi ve piroptozun tetiklenmesi arasında kurulan bu yeni bağlantı, hastalığın neden inatçı ve tekrarlayıcı olduğunu açıklamaya yardımcı olabilir. Psoriazis biyolojisinde uzun süredir sorulan sorulara verilen bu yanıt, hem temel bilim hem de gelecekteki tedavi araştırmaları için dikkatle izlenecek bir gelişme olarak öne çıkıyor.

 MIT ve MGH’den mRNA Aşılarını T Hücrelerinde Güçlendiren Yeni Kanser Aşısı Yaklaşımı
MIT ve MGH’den mRNA Aşılarını T Hücrelerinde Güçlendiren Yeni Kanser Aşısı Yaklaşımı
 Perimenopoz Dönemi, Kalp Sağlığı İçin Beklenenden Daha Erken Bir Uyarı Penceresi Olabilir
Perimenopoz Dönemi, Kalp Sağlığı İçin Beklenenden Daha Erken Bir Uyarı Penceresi Olabilir
 Sedefte Kişiselleştirilmiş Tedavi Dönemi: Genetik İpuçları Tanı ve İlaç Seçimini Yeniden Şekillendiriyor
Sedefte Kişiselleştirilmiş Tedavi Dönemi: Genetik İpuçları Tanı ve İlaç Seçimini Yeniden Şekillendiriyor