Yapay Zekâ, Glioblastomda Radyasyon Dozunu Hastaya Göre Uyarlıyor
Glioblastom, beyin tümörleri içinde en yıkıcı seyir gösteren hastalıklardan biri olmaya devam ederken, kişiselleştirilmiş tedavi arayışları onkoloji araştırmalarının merkezinde yer alıyor. Akbari, Mohan ve Liu liderliğindeki bir ekip tarafından yürütülen yeni bir prospektif pilot çalışma, makine öğrenmesi destekli radyasyon planlamasının bu zorlu hastalıkta tedavi yaklaşımını daha hassas hale getirebileceğini ortaya koydu. Nature Communications’da yayımlanan çalışma, henüz yeni tanı almış glioblastom hastalarında standart radyoterapiye ek olarak tümöre özgü doz artırımı yapılmasına dayanan deneysel bir stratejiyi değerlendiriyor.
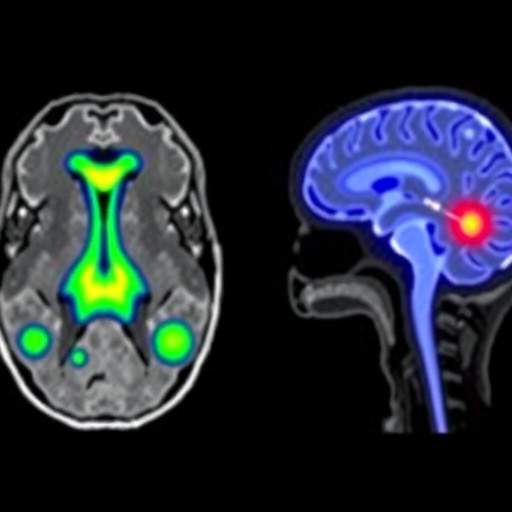
Çalışmanın önemi, glioblastomun tedavide neden bu kadar dirençli olduğuna dair yerleşik sorunlarla doğrudan bağlantılı. Bu tümör, çevre beyin dokusuna yayılma eğilimi, genetik çeşitliliği ve mevcut tedavilere sınırlı yanıt vermesi nedeniyle nöro-onkolojinin en büyük klinik güçlüklerinden biri olarak kabul ediliyor. Güncel standart uygulama genellikle mümkün olan en güvenli cerrahi çıkarma, ardından sabit dozda radyoterapi ve kemoterapi kombinasyonunu içeriyor. Buna karşın ortanca sağkalım çoğu seride yaklaşık 15 ay civarında kalıyor. Bu tablo, hem sağlıklı beyin dokusunu koruyup hem de tümörün en dirençli bölgelerine daha yoğun tedavi vermeye yönelik daha akıllı yöntemlere duyulan ihtiyacı güçlendiriyor.
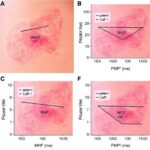
Yeni yaklaşımın merkezinde, farklı veri katmanlarını bir araya getiren kişiselleştirilmiş makine öğrenmesi modelleri yer alıyor. Araştırmacılar; görüntüleme belirteçleri, histopatolojik bulgular, moleküler profil ve hastaya ait klinik değişkenleri birlikte analiz eden bir hesaplamalı çerçeve kullandı. Bu modelin amacı, tümör içindeki radyoterapiye daha dirençli olabilecek bölgeleri uzamsal olarak tahmin etmek ve buna göre bireye özgü doz haritaları oluşturmak. Böylece radyasyon, tüm beyin boyunca homojen biçimde uygulanmak yerine, hastanın kendi tümör biyolojisine göre daha yüksek yoğunlukla belirli alanlara yönlendirilebiliyor.
Radyasyon dozunun artırılması fikri yeni değil; ancak bunu kişiselleştirilmiş hesaplamalarla yapmak, klasik yaklaşımdan önemli ölçüde ayrılıyor. Standart planlamada temel hedef, tümör yatağını kapsarken çevredeki sağlıklı dokuyu mümkün olduğunca korumak olur. Bu çalışma ise her hastanın tümöründe aynı derecede dirençli bölgeler olmayabileceği varsayımından hareket ediyor. Makine öğrenmesi algoritması, çok boyutlu veriler üzerinden tümörün davranışını ve radyobiyolojik yanıtını modelleyerek hangi bölgelerin daha agresif bir yaklaşım gerektirebileceğine işaret ediyor. Bu da araştırmanın, ‘tek beden herkese uyar’ mantığından uzaklaşıp biyolojik farklılıkları gözeten bir tedavi tasarımı sunduğunu gösteriyor.
Bilim insanları için bu tür çalışmaların değeri, yalnızca yeni bir teknik önermelerinden değil, aynı zamanda klinik karar alma sürecine veri temelli bir katman eklemelerinden kaynaklanıyor. Glioblastomda tedavi başarısızlığının önemli nedenlerinden biri, tümörün tekdüze olmaması. Aynı lezyon içinde bile farklı genetik ve yapısal özellikler taşıyan alt bölgeler bulunabiliyor. Görüntüleme, doku incelemesi ve moleküler analizlerin birlikte yorumlanması, bu heterojen yapının tedavi planına daha iyi yansıtılmasına yardımcı olabilir. Ancak bu tür modellerin gerçek klinik etkisi, daha geniş hasta gruplarında ve daha uzun izlemle doğrulanmak zorunda.
Prospektif pilot çalışma tasarımı, araştırmanın erken aşamada olduğuna işaret ediyor. Bu nedenle sonuçlar, yöntemin umut verici olduğunu gösterse de rutin klinik uygulamayı değiştirecek kesin kanıt olarak görülmemeli. Pilot çalışmaların temel işlevi, yaklaşımın uygulanabilirliğini, güvenliğini ve gelecekte yapılacak daha büyük çalışmalar için teknik zemini değerlendirmektir. Özellikle beyin gibi hassas bir organda radyasyon dozunun artırılması, olası fayda kadar yan etki riskleri açısından da dikkatle incelenmelidir. Bu yüzden araştırmanın kapsamı, doğrudan “daha iyi sonuç” iddiasından çok, daha rafine ve hastaya özgü bir tedavi çerçevesinin mümkün olup olmadığını sorguluyor.
Yine de çalışma, yapay zekânın onkolojideki rolüne dair daha geniş bir eğilimin parçası olarak dikkat çekiyor. Klinik görüntüler, patoloji ve moleküler veriler artık yalnızca tanı koymak için değil, tedaviyi optimize etmek için de birlikte değerlendiriliyor. Özellikle dirençli tümörlerde, tedaviyi tüm hastalar için aynı şekilde uygulamak yerine, her hastanın biyolojik imzasına uygun biçimde planlamak giderek daha güçlü bir araştırma yönelimi haline geliyor. Glioblastom gibi kötü seyirli hastalıklarda bu tür yenilikler, tedavi paradigmasını temelden değiştirmekten ziyade, mevcut standartların daha hassas biçimde uygulanmasına katkı sağlayabilir.
Çalışmanın yayımlandığı Nature Communications makalesi, kişiselleştirilmiş radyasyon doz artırımının yeni tanı glioblastom vakalarında nasıl uygulanabileceğine dair önemli bir kavramsal kanıt sunuyor. Bundan sonraki kritik aşama, bu algoritmanın farklı merkezlerde, daha büyük hasta kohortlarında ve daha uzun izlem süreleriyle sınanması olacak. Bilim dünyası açısından asıl soru, yapay zekâ destekli bu planlama yaklaşımının yalnızca teknik olarak mümkün olup olmadığı değil, hastaların yaşam süresi ve yaşam kalitesi üzerinde anlamlı ve güvenli bir etki yaratıp yaratamayacağı.

 Yetişkinlikte Hızlı Kilo Artışının Bazı Kanserlerin Riskini Belirgin Biçimde Yükselttiği Gösterildi
Yetişkinlikte Hızlı Kilo Artışının Bazı Kanserlerin Riskini Belirgin Biçimde Yükselttiği Gösterildi
 Singapur’da Yaşlılarda Demans Riskini Haritalayan Yeni Ağ Analizi Çok Katmanlı Etkileşimi Ortaya Koydu
Singapur’da Yaşlılarda Demans Riskini Haritalayan Yeni Ağ Analizi Çok Katmanlı Etkileşimi Ortaya Koydu
 Terleme Verisini Gerçek Zamanlı Okuyan Pil Gerektirmeyen Yeni Giyilebilir Sensör
Terleme Verisini Gerçek Zamanlı Okuyan Pil Gerektirmeyen Yeni Giyilebilir Sensör